[PRESS RELEASE] 単一遺伝子糖尿病の臨床的・遺伝学的特徴を全国規模で解明
[PRESS RELEASE] 単一遺伝子糖尿病の臨床的・遺伝学的特徴を全国規模で解明
単一遺伝子異常による糖尿病の成因、診断、治療に関する調査研究委員会
日本糖尿病学会「単一遺伝子異常による糖尿病の成因・診断・治療に関する調査研究委員会」は、単一遺伝子糖尿病の国内における実態を明らかにするための研究を実施し、その成果を米国内分泌学会の学術雑誌「The Journal of Clinical Endocrinology & Metabolism」(2025年8月25日付)に発表しました。
背景
1型糖尿病、2型糖尿病に代表される糖尿病の多くは、複数の遺伝要因や環境要因が関与する多因子疾患と考えられています。一方、発症年齢や家族歴などの特徴から、特定の遺伝子の変化(バリアント)が主な原因として疑われる糖尿病(以降、単一遺伝子糖尿病)も存在し、これには若年発症成人型糖尿病(MODY)、新生児糖尿病、ウォルフラム症候群などが含まれます。
単一遺伝子糖尿病は、原因となる遺伝子の種類によって治療方針が大きく異なります。例えば、膵β細胞においてグルコースセンサーとして働くグルコキナーゼ(GCK)遺伝子に変化があるタイプは、妊娠期を除き原則的に薬物治療を必要としません。一方、HNF1AやHNF4A、HNF1B、ABCC8、KCNJ11といった遺伝子に変化があるタイプでは、スルホニル尿素薬が比較的有効とされ、インスリン治療からの切り替えが可能な場合もあります。このように、糖尿病の原因となる遺伝子の変化が明らかとなることは、治療方針や予後、生活の質に大きく影響しうるため、早期の診断が重要です。
ただし、日本では単一遺伝子糖尿病を見つけ出すための標準的なスクリーニング基準が整備されておらず、遺伝子解析の機会も限られているため、単一遺伝子糖尿病の実態は十分に把握されていません。そのため、多くの患者が診断に至っていない可能性があります。
このような背景から、日本糖尿病学会は「単一遺伝子異常による糖尿病の成因・診断・治療に関する調査研究委員会」(委員長:稲垣暢也、中央事務局:京都大学大学院医学研究科 糖尿病・内分泌・栄養内科学)を設置し、以下を目的として活動を開始しました。
- 日本人を対象とした、単一遺伝子糖尿病の診断・治療ガイドラインの作成
- 日本糖尿病学会会員を対象とした、単一遺伝子糖尿病が疑われる症例の遺伝子解析支援体制の整備
- 未知の糖尿病原因遺伝子の解明
本委員会は2019年以降、全国の日本糖尿病学会会員からの依頼に基づき、単一遺伝子糖尿病が疑われる症例の遺伝子解析を支援してきました。その成果の概要を以下に記します。
研究手法と成果
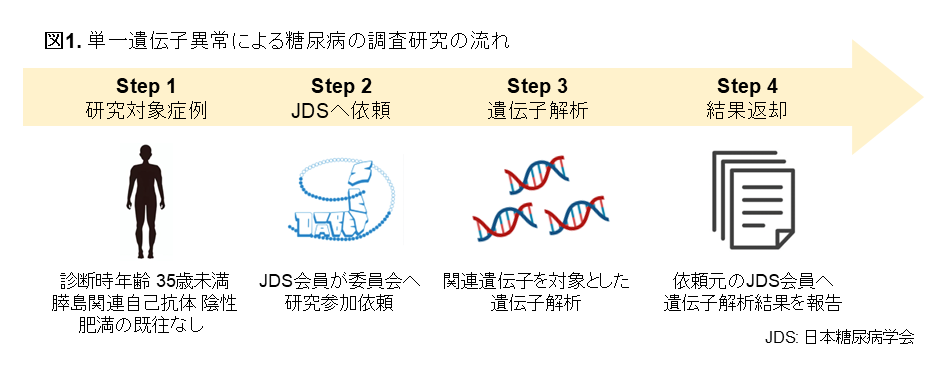
研究の流れは、図1に示す通りです。
対象:
糖尿病診断時の年齢が35歳未満で、膵島関連自己抗体が陰性、かつ肥満の既往がない患者、およびその血縁者を対象としました。症例は全国の日本糖尿病学会会員から本委員会に紹介されました。糖尿病の家族歴の有無は必須条件とせず、孤発例も含め幅広く対象としました。
方法:
採血で得られたゲノムDNAを用い、単一遺伝子糖尿病に関連する11遺伝子(ABCC8、GCK、HNF1A、HNF1B、HNF4A、INS、INSR、KCNJ11、NEUROD1、PDX1、WFS1)のエクソン領域とその境界部位を対象としたターゲットシークエンス解析を実施しました。あわせて、診断時年齢、治療歴、HbA1c、血中Cペプチドなどの臨床データも収集しました。
主な結果:
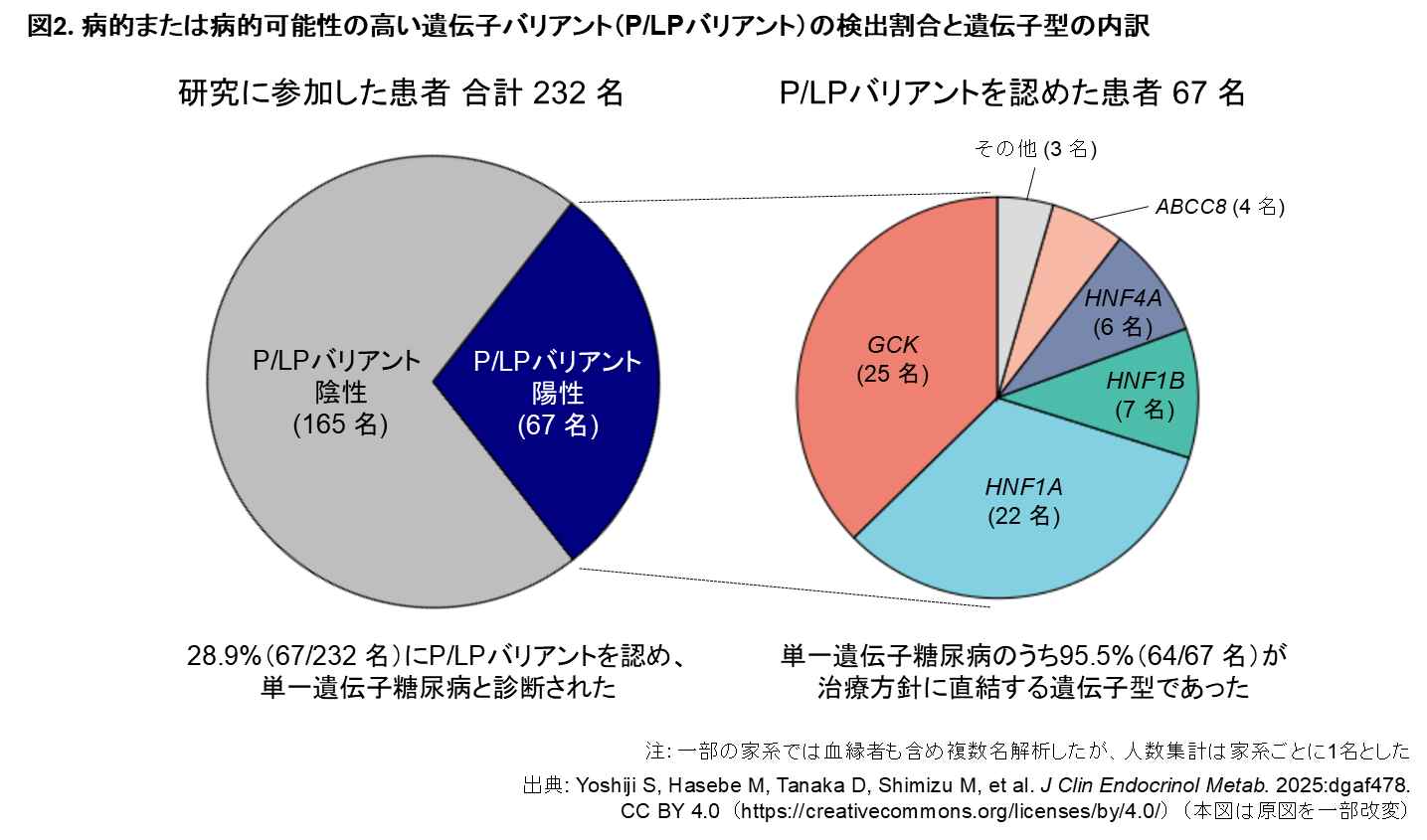
2019年から2024年にかけて、合計232名を対象に遺伝子解析を行いました(一部の家系では血縁者を含め複数名を解析しましたが、人数の集計は家系ごとに1名のみとしています)。そのうち67名(28.9%)で、病的または病的可能性の高い遺伝子バリアント(Pathogenic/Likely Pathogenic [P/LP] バリアント)が同定されました。さらに、この67名のうち64名(95.5%)は、GCK、HNF1A、HNF4A、HNF1B、ABCC8 のいずれかの遺伝子に変化を認める症例であり、その診断が治療方針や予後に影響を及ぼしうるものでした。これら解析結果の概要は、図2に示す通りです。
その他、以下のような知見が得られました。
- 同一遺伝子にP/LPバリアントを持つ症例でも、臨床的特徴には多様性がみられました。
- P/LPバリアントを認めなかった症例は、P/LPバリアントを認めた症例と比較して、診断時年齢、BMI、HbA1c値が高い傾向を示しましたが、単一の臨床指標だけで両者を明確に区別することは困難でした。
- 従来のMODYの古典的スクリーニング基準(診断時年齢25歳未満および3世代以上の糖尿病家族歴)やMODY Probability Calculatorの識別性能は十分ではなく、これらのみに依拠すると単一遺伝子糖尿病の見逃しが生じ得ることが示唆されました。
まとめ:
今回の全国規模の調査により、本邦における若年発症で非肥満、かつ膵島関連自己抗体が陰性の糖尿病症例の約3割(28.9%)に、病的または病的可能性の高い遺伝子バリアントが存在することが明らかになりました。さらに、その大部分は治療方針に直結する重要な情報であり、単一の臨床指標や従来のスクリーニング基準だけでは十分に診断されないことも分かりました。これらの結果から、単一遺伝子糖尿病が疑われる症例には、遺伝子解析を幅広く提供することが重要であると示されました。
なお、本研究で行った解析は研究目的の遺伝学的解析であり、P/LPバリアントが検出された場合でも、ISO 15189等で認定された臨床検査室における確認検査を依頼者に推奨しました。
今後の委員会活動・展望
本研究は、多くの患者やご家族の皆様のご協力、そして参加施設の医療スタッフの尽力によって実現し、本邦における単一遺伝子糖尿病の実態を全国規模で明らかにしました。その結果、単一遺伝子糖尿病は一定の割合で存在し、多くの症例で遺伝子解析が治療方針に直結する有用な情報をもたらすことが示されました。さらに、従来のスクリーニング基準だけでは単一遺伝子糖尿病を十分に特定できないことも明らかとなったため、今後も遺伝子解析を幅広く提供し、より多くの患者が正確な診断と適切な治療に結びつくよう努めていくことが重要と考えています。
本委員会では、これまでの成果を基盤として、遺伝子解析支援の継続や新たな原因遺伝子の探索に引き続き取り組んでまいります。
日本糖尿病学会会員の皆さまにおかれましては、「糖尿病の診断時年齢が35歳未満で、膵島関連自己抗体が陰性、かつ肥満の既往がない」症例をご経験の際には、 当委員会ホームページ より解析依頼をご検討いただけますと幸いです。皆様のご理解とご協力を賜りますよう、よろしくお願い申し上げます。
なお、本研究の詳細は、冒頭にご案内した通り、米国内分泌学会の学術雑誌「The Journal of Clinical Endocrinology & Metabolism」に掲載されております(※1)。
The Journal of Clinical Endocrinology & Metabolism,
https://doi.org/10.1210/clinem/dgaf478
本件は以下のPRESS RELEASEも行っております。
更新:2025年10月1日




 My Page(会員専用)
My Page(会員専用) サイトマップ
サイトマップ